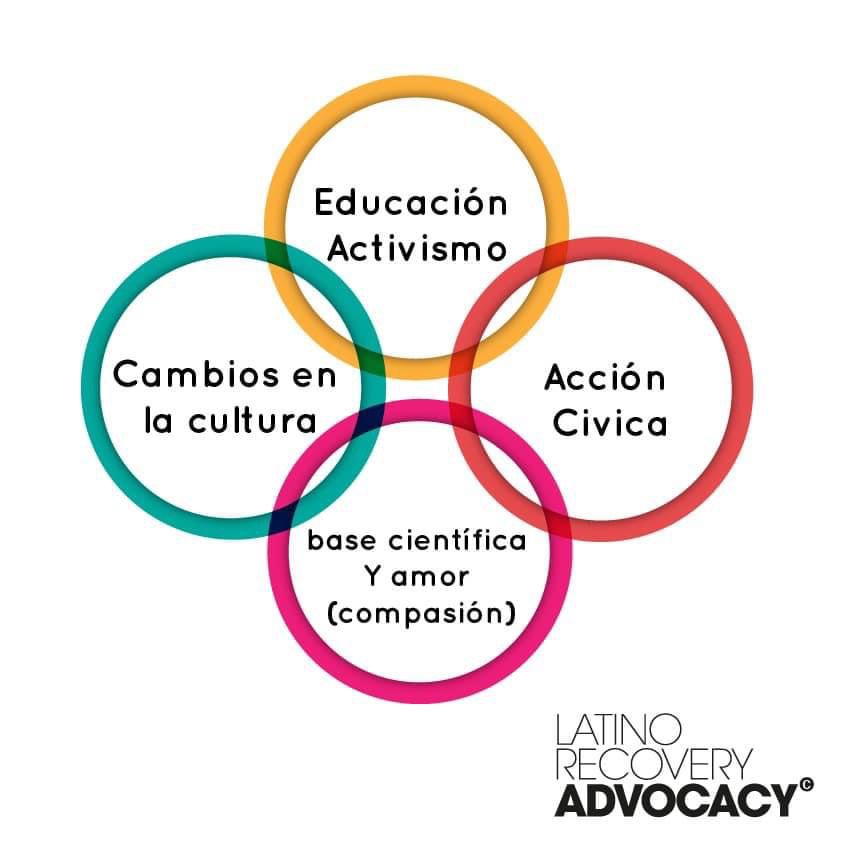
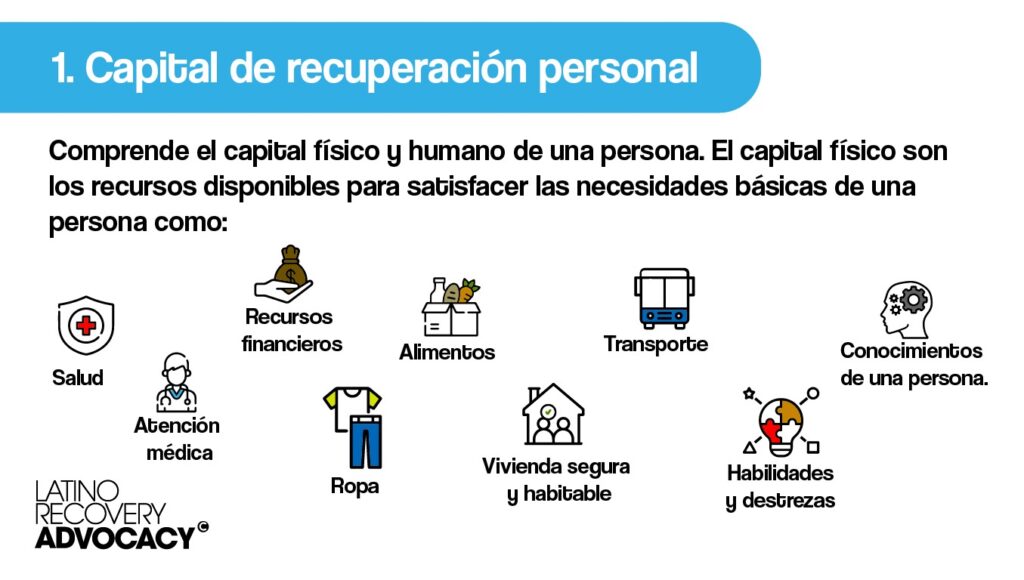
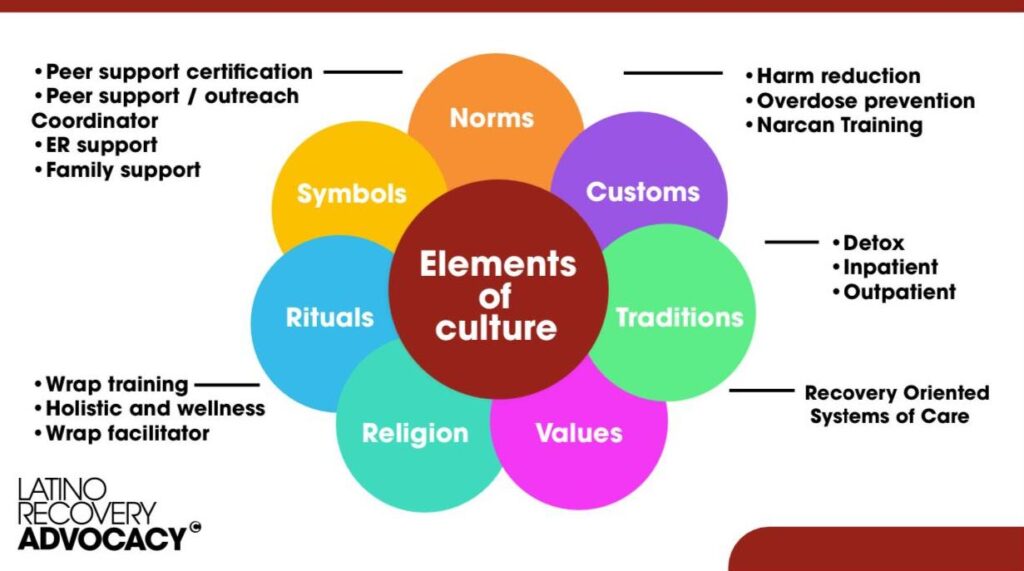
La evidencia científica ha demostrado que las personas con Trastorno por Déficit de Atención e Hiperactividad (TDAH) presentan una mayor vulnerabilidad frente al consumo de sustancias psicoactivas. Diversas investigaciones señalan que características como la impulsividad, la dificultad para regular las emociones y la tendencia a buscar estimulación aumentan el riesgo de iniciar y mantener conductas de consumo. Además, se ha observado que cuando el TDAH no es tratado adecuadamente, pueden surgir complicaciones en la adherencia al tratamiento, una mayor probabilidad de recaída y comorbilidades emocionales que dificultan la recuperación. Por ello, reconocer esta relación desde un enfoque clínico integral resulta fundamental para diseñar intervenciones más efectivas y ajustadas a las necesidades de cada persona.
Además, la evidencia científica destaca la importancia de considerar los múltiples factores que intervienen en la relación entre el TDAH y el consumo de sustancias, dado que este trastorno puede influir significativamente en la adherencia, el curso y los resultados del tratamiento. Diversos estudios han señalado que comprender estos aspectos desde una perspectiva clínica integral permite diseñar intervenciones más ajustadas a las necesidades individuales, favoreciendo una recuperación más efectiva y sostenible.
1. Mayor riesgo de recaída
• El TDAH no tratado suele provocar impulsividad, desorganización y dificultad para mantener rutinas, lo cual aumenta la probabilidad de volver al consumo.
• Las personas con TDAH tienden a buscar alivio rápido a su malestar interno (ansiedad, frustración, aburrimiento), y las sustancias pueden ser usadas como una forma de automedicación.
2. Dificultades en la adherencia al tratamiento
• Un paciente con TDAH puede tener problemas para seguir indicaciones, llegar a tiempo a citas, tomar medicación adecuadamente o completar programas terapéuticos.
• Si el equipo clínico no reconoce esto como parte del trastorno, puede atribuir erróneamente estos comportamientos a falta de motivación o resistencia al tratamiento
3. Evaluación clínica incompleta o errónea
• Ignorar el TDAH puede llevar a que los síntomas cognitivos o conductuales se interpreten solo como efectos del consumo, lo que dificulta un diagnóstico integral.
• Esto puede hacer que el tratamiento se enfoque solo en la adicción, sin abordar las causas subyacentes que la perpetúan.
4. Mayor comorbilidad emocional
• El TDAH no tratado suele estar acompañado de ansiedad, depresión o baja autoestima.
• Estas condiciones emocionales, sin atención adecuada, pueden obstaculizar la motivación y el compromiso con la recuperación.
5. Resultados terapéuticos menos efectivos
• Las estrategias tradicionales de tratamiento de adicciones pueden ser menos efectivas si no se adaptan a las necesidades cognitivas y emocionales de una persona con TDAH.
• La intervención debería incluir técnicas de organización, regulación emocional, atención plena y terapia cognitivo-conductual adaptada al TDAH.
6. Impacto en la calidad de vida y reintegración social
• El TDAH no tratado puede afectar el desempeño laboral, las relaciones interpersonales y la capacidad de mantener estabilidad en la vida cotidiana, incluso si la persona está abstinente.
• Esto puede generar frustración y riesgo de recaída por sentirse incapaz de avanzar, aun estando en recuperación.